
Como diferenciar sintomas de Covid-19 de uma gripe comum ou alergias?
Ainda que estivesse no centro das atenções globais durante os últimos anos, a Covid-19 ainda segue chamando a atenção da comunidade médica e população em geral pela forma como os sintomas se manifestam em cada pessoa.
Conforme o otorrinolaringologista…

Gripe, resfriado ou Covid-19? Hospital Paulista explica como distinguir os sintomas
A recente queda na temperatura anuncia a chegada do inverno, com início em 21 de junho e continuidade pelos próximos três meses. Segundo os meteorologistas, em 2022, a estação será marcada por geadas e mudanças bruscas no clima, uma mistura…

Como diferenciar os sintomas de Influenza, Ômicron e Flurona?
Um novo termo tem se popularizado nos últimos dias: "Flurona". A palavra tem sido utilizada para descrever os casos de infecção simultânea ou coinfecção por Covid-19 e gripe.
Dra. Cristiane Passos Dias Levy, otorrinolaringologista…

Como distinguir resfriados comuns no inverno dos sintomas da Covid-19?
Se, no geral, o inverno é uma estação que pede mais cuidados com a saúde, especialmente neste ano as baixas temperaturas exigem uma atenção redobrada, já que 2021 aliou a pandemia de Covid-19 e o tempo frio recorde.
Recentemente, a…

Uso de máscara pode causar fadiga vocal
Um problema relacionado à Covid-19 independe de ser acometido ou não pelo vírus. Algumas pessoas têm apresentado fadiga vocal, com prejuízos em suas falas, devido ao uso de máscaras – necessário desde o início da pandemia.
“As…

Covid-19 x otorrino: 10 mitos e verdades sobre os danos que a doença pode causar ao olfato e paladar
Apesar de a pandemia já perdurar por quase dois anos, a Covid-19 ainda é uma doença relativamente nova, que, diariamente, desafia a ciência e a medicina com questões que surgem cada vez que aparece uma nova variante do vírus.
Para…
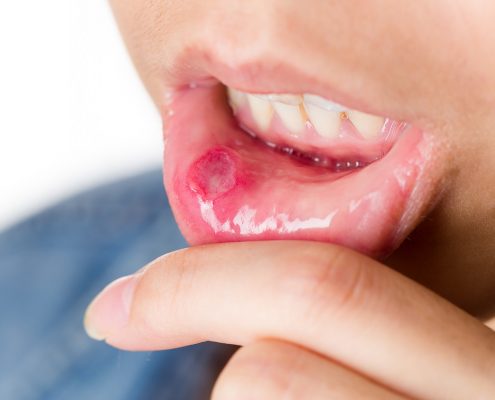
Cuidados com Covid-19 na volta às aulas podem prevenir também contra estomatite viral
Após quase um ano da pandemia de Covid-19 no Brasil, crianças de diferentes idades começam a retornar às creches e escolas. Ainda que cercados de todos os cuidados necessários para evitar a contaminação pelo Coronavírus, os pequenos…

Cuidados para o retorno presencial às escolas
Ao menos 15 Estados brasileiros definiram que o retorno às aulas presenciais ocorrerá ao longo deste mês de fevereiro. Após quase um ano de isolamento imposto pela pandemia de Covid-19 e de aulas essencialmente virtuais, os alunos começam…

Nove em cada 10 pacientes com casos leves de Covid-19 perdem olfato e paladar, aponta estudo
Um estudo publicado no Journal of Internal Medicine revelou que 86% dos pacientes com casos leves de Covid-19 perdem o olfato e o paladar durante a infecção pelo vírus. Ainda que os sentidos sejam recuperados em até seis meses, o levantamento…

Ambulatório de Olfato qualifica o diagnóstico e propõe tratamento para a falta de olfato
A perda parcial ou total do olfato tem sido associada a um dos sintomas do novo Coronavírus. O principal problema é que parte dos pacientes segue com o distúrbio mesmo após curar-se do Covid-19, e a importância deste sentido só fica evidente…

